Попасть биомаркером в референсное значение – а надо ли?
Снежана Гурина
Снежана Гурина - основательница проекта Орнамент. Идея Орнамента появилась у основательницы в 2019 году. Снежана всегда с интересом относилась к своему здоровью и здоровью своих близких. Она сама на практике столкнулась с проблемой обработки и хранения разрозненных медицинских данных и поняла, что удобных инструментов просто не существует. Оказалось, что такие же сложности возникали и у многих её знакомых. Это привело к мысли, что управление своим здоровьем может быть гораздо легче, а может даже стать увлекательным. Для этого нужно только продумать и автоматизировать некоторые процессы.

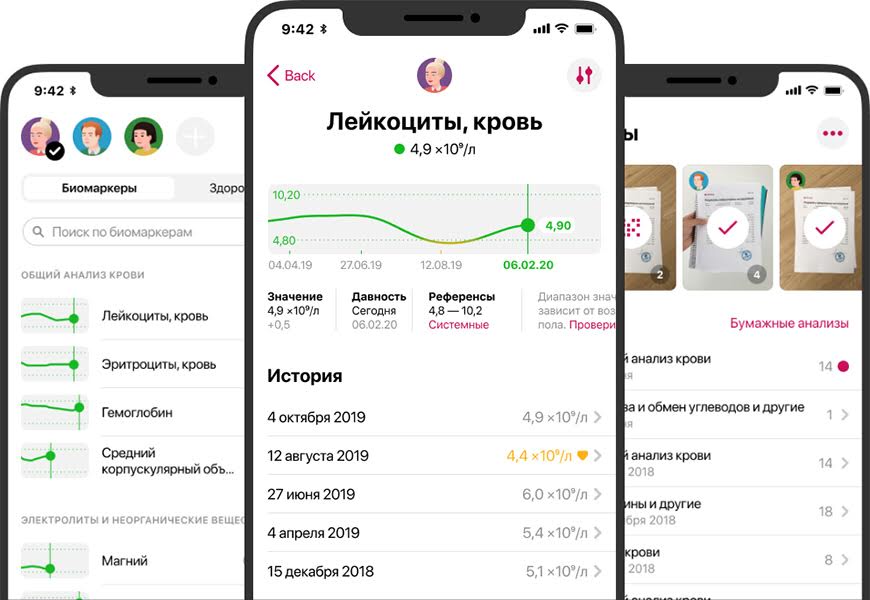
Пожалуй, нет человека, который смотрел результаты своих анализов и не пытался самостоятельно их истолковать. Вы ведь тоже пробовали сыграть в эту игру и узнать о себе всё до повторного визита к врачу?
Вот на бланке из лаборатории столбец с вашими показателями, а рядом — референсные значения для каждого биомаркера;
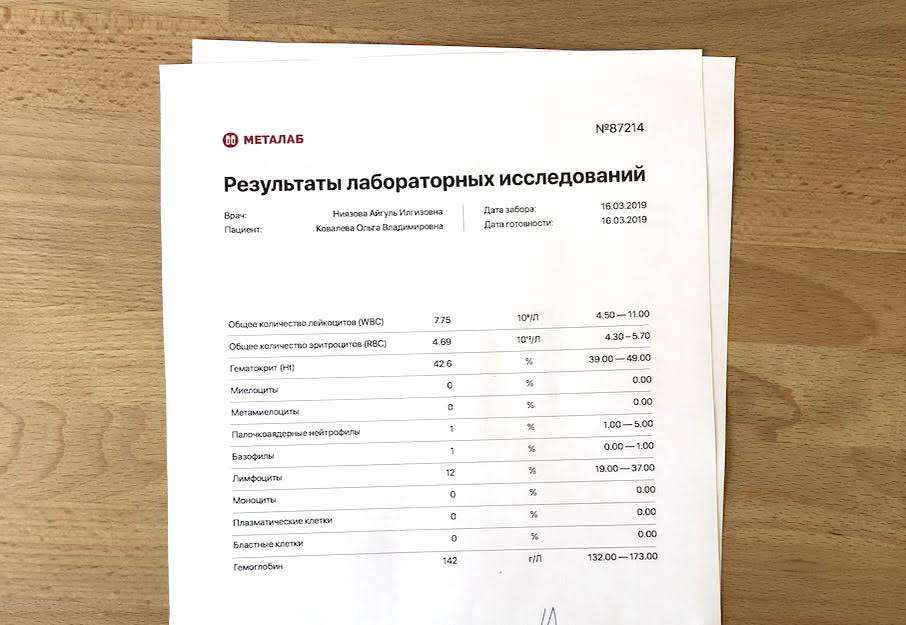
Биомаркер — это характеристика, которая используется для определения состояния организма. Любой лабораторный отчёт состоит из набора биомаркеров.
Референсное значение — это диапазон условно нормальных значений, который определяется для каждого биомаркера по предположительно здоровому населению.
Ваш результат по каждому биомаркеру выражен одним числом, референс — в виде диапазона. Правила игры простые — нужно, чтобы ваши показатели умещались в референсные значения. Если что-то выходит за пределы — оказывается ниже или выше лабораторной нормы, пугающе близко к границе — стоит обратиться к специалисту.
И вроде дальше всё просто — врач должен разобраться в проблеме и прописать лечение. Но это только в теории. На деле разные специалисты могут иметь бесконечное число мнений по прочтению одного отчёта. Возможно даже, что какое-то отклонение от лабораторного диапазона — норма. И тому есть как минимум четыре причины:
1. Дело может быть в приборах.
Результат для одного маркера в одной пробе может отличаться в зависимости от метода исследования, пробоподготовки, реактивов, контрольных образцов и оборудования. Например, если измерить биомаркер на хромато-масс-спектрометре и спектрофотометрическом анализаторе, результаты будут разными [1]. У каждого прибора своя точность, чувствительность и диапазон измерений.
Даже два одинаковых прибора могут показывать небольшую погрешность на одной пробе — в зависимости от настроек и калибровки [2], [3] и [4]. Такие расхождения не важны, когда биомаркер находится в условно нормальной зоне. Однако когда показатель оказывается на границе референсного значения, это нельзя упускать из вида.
2. Нет универсальных референсных значений для всех людей на планете.
Рассмотрим, к примеру, Россию и США. Две страны очень не похожи друг на друга. В России люди привыкли к одним продуктам, в США другой режим питания. Обе страны многонациональные. В России проживает 81 % русских, 4 % татар, на 15 % остальных приходится ещё 39 народов. В США примерно 65 % выходцев из Европы, 15 % испаноговорящих (в основном — из Латинской Америки) и 13 % — афроамериканцев. Генотип кардинально разный, а ведь нормальные диапазоны для многих биомаркеров зависят от характерных частей ДНК.
Всемирная организация здравоохранения (ВОЗ) лишь усложняет ситуацию. По мнению её представителей, референсные значения нужно стандартизировать повсеместно. И это стремление вызывает скепсис среди профессионалов.
Несогласные с позицией ВОЗ врачи рекомендуют сначала обращаться к региональным нормам, которые устанавливают местные министерства здравоохранения, и только после — к референсным значениям ВОЗ.
3. Каждый организм индивидуален. И даже для одного человека не бывает абсолютных норм.
Грубо говоря, система медицинских референсов — это попытка создать некую норму для массы пациентов. В большинстве случаев при установке нормальных диапазонов учитывается только пол и возраст. Однако для некоторых биомаркеров могут играть роль и другие персональные особенности конкретного человека. И то, что плохо для одного, может оказаться нормальным для другого.
Более того, биомаркеры могут выходить за рамки референсных значений на непродолжительное время даже у одного человека. И это норма! Причин для таких скачков существует бесконечно много, но чаще всего они происходят из-за приёма непривычной пищи, смены режима бодрствования и сна, изменений физической нагрузки.
4. Важна динамика.
Специалисты с большим вниманием относятся к биомаркерам, значения которых находятся на границах референсных значений. Такие показатели могут сообщать о запуске в организме патологического процесса, просто число ещё не вышло за пределы нормы.
Приграничное состояние также может быть и нормой — обычным показателем для конкретного человека. Проверить это можно, сдав повторный анализ через неделю или предоставив врачу собственную динамику по биомаркеру — историю своих анализов. Второй способ часто помогает сэкономить деньги и нервы — возможно, в организме не происходит ничего плохого.
Как же нас лечат, если всё так сложно?
Всё индивидуально. Естественно, что для определения норм для каждого человека опытный специалист учитывает не только пол и возраст, но и другие факторы — полный анамнез пациента, который недоступен лабораторному оборудованию.
В таком подходе только одно но — он работает, пока врач не сталкивается с незнакомым биомаркером. Да-да, специалисты — тоже люди, и они не в силах запомнить тысячи биомаркеров и референсные значения к каждому.
Вы-то думали, что референсы печатают для вас? А вот и нет, они для врачей!
Поэтому же — из-за элементарного человеческого фактора — специалисты в клиниках не просто так любят анализы «своей» лаборатории. Они привыкают работать в определённой интерпретации чисел. А числа, полученные из незнакомого места, могут запутывать. В мединститутах врачам не преподают лабораторную диагностику, да и лаборатории не сообщают, на каком оборудовании и при каких условиях проводился каждый анализ.
Еще и оптимальные референсные значения?
Также стоит помнить о проблеме слишком широких референсных значений. В одной из крупнейших лабораторий России нормой по уровню общего холестерина в крови заявлен интервал 3,78 – 6,99 ммоль/л. Но с уточнением, что лишь уровень ниже 5 ммоль/л гарантирует низкий риск развития ишемической болезни сердца. При уровне до 6,3 риск признаётся умеренным, а больше — высоким. Таким образом, уровень холестерина 6,5 ммоль/л в лабораторной системе референсных значений считается нормой, но в перспективе он опасен.
В результате, как у профессиональных врачей, так и у неравнодушных к собственному здоровью энтузиастов и биохакеров возникла концепция оптимального интервала значений биомаркера. Это такой диапазон, при нахождении в котором здоровью человека не только прямо сейчас, но и в перспективе мало что угрожает. Можно сказать, что пациент находится в хорошей форме и имеет больше шансов прожить долго и счастливо.
Что же делать?
Очевидно, что формальный подход в профилактике и лечении, основанный на отклонениях значений биомаркеров от строгих референсных показателей, устарел. Многие заболевания дороже и намного сложнее лечить, когда результаты тестов уже явно указывают на их наличие.
Поэтому сейчас диагностическая медицина движется в сторону прогнозирования и раннего выявления патологий. Растёт ценность персонификации — врачи всё чаще стараются учитывать не только пол и возраст пациента, но и физиологию, генетическую предрасположенность и даже психосоциальный контекст.
Что же Орнамент?
В работе над нашим мобильным приложением и сервисом мы поддерживаем индивидуальный подход к мониторингу здоровья и превентивные методы лечения.
Поэтому стараемся брать информацию из источников, которые максимально близки специфике большинства жителей определённого региона. Например, в России мы используем референсные данные лаборатории «Хеликс», поскольку по уровню цитирования во врачебном сообществе эта компания обладает наиболее репрезентативной базой данных лабораторных анализов. То есть ваши биомаркеры встраиваются в принятые именно в нашей стране референсы.
В отдельных спорных ситуациях, когда не можем согласиться с референсными значениями Хеликса, мы используем другие авторитетные источники: данные ВОЗ, Mayo Clinics и других лабораторий.
Если что-то совсем не подходит, наши пользователи могут исправить референсы вручную — ввести в приложении значения, которые предоставляет лаборатория или рекомендует использовать лечащий врач
В будущем мы планируем добавить базы данных референсных значений от разных поставщиков и дать пользователям возможность выбирать интервалы целыми наборами, а не редактировать по одному. Это сэкономит людям много времени.
Также мы уже сейчас собираем базу оптимальных интервалов, а не слишком широких — устаревших. Они помогут выявлять проблемы на ранней стадии развития и, как следствие, наши пользователи смогут более эффективно и успешно справляться с недугами.
Ссылки и примечания
1. Пример измерения лактата разными методами: кинетический колориметрический метод дает референсные значения 0,5—2,2 ммоль/л; газовая хроматография-масс-спектрометрия (ГХ-МС) — 9,0–13,0 мкмоль/л. Разница в точности определения в 1000 раз.
2. Источниками инструментальных погрешностей могут также быть неточная градуировка прибора и смещение нуля, вариация показаний прибора в процессе эксплуатации и т. д. (Третьяк Л. Н., 2004, Обработка результатов наблюдений: Учебное пособие, Оренбург: ГОУ ОГУ, 2004, стр. 171
3. Вопросы приведения лабораторных исследований к единому стандарту обсуждались на Российском Конгрессе Лабораторной Медицины в 2018 году. Докладчики: Мошкин А. В., Савельев Л. И., Теряева Н. Б., Евгина С. А.
4. Аналитическая вариация связана с колебанием результатов измерений содержания аналитов в пробах биологических материалов, вызванные факторами случайных и систематических погрешностей аналитических процедур (ГОСТ Р 53022.3—2008). При этом, систематические погрешности связаны с принципом метода, свойствами калибратора, примесями в реагентах или в пробе, неисправностями самого прибора. Они приводят к неправильности измерения. Случайные погрешности связаны с влиянием непостоянных факторов — невнимательностью оператора, колебаниями напряжения в сети и т. п. Они приводят к дефектам воспроизводимости метода. Подробнее по теме вариации лабораторных исследований: Лянг О. В., Кочетов А. Г., Информативность лабораторных исследований
5. Биологическая межиндивидуальная (групповая) вариация формируется внутри определенной группы людей и обусловлена расовыми, половыми, возрастными признаками, условиями среды. В результате эти факторы формируют пределы колебаний показателей здоровых людей с учётом средовых и генетических факторов. Дополнительно: Волкова И. А., Особенности интерпретации количественных результатов лабораторных исследований, 2016
6. Биологическая внутригрупповая (индивидуальная) вариация, которая отражает различия показателя одного и того же человека в зависимости от биологических ритмов и образа жизни — диеты, беременности, физической активности, курения — (ГОСТ Р 53022.3—2008). Материалы по теме: Пальцев М. А., Персонифицированная медицина, 2011, Наука в России, №1, ISSN 0869—7078, Стр. 12—17.
7. Европейский офис ВОЗ по профилактике НИЗ и борьбе с ними провел в Центре Алмазова совещание по персонализированной медицине
Мнение редакции может не совпадать с мнением автора. В случае проблем со здоровьем не занимайтесь самолечением, проконсультируйтесь с врачом.